血吸虫寄生于人体而引起的疾病。主要表现腹痛、腹泻、黏液、血便、肝脾肿大及血尿,晚期出现肝纤维化、门静脉高压或尿路阻塞,重者死亡。从粪便、尿液或组织活体检查中找到虫卵或从粪中孵出毛蚴即可确诊。治疗的首选药物为吡喹酮。
病原体及生活史
血吸虫的生活史包括虫卵、毛蚴、母孢蚴、子孢蚴、尾蚴、童虫及成虫等7个阶段。血吸虫成虫为雌雄异体,体前端有口吸盘和腹吸盘。雄虫长10~18毫米,背腹扁平,腹吸盘后体两侧向腹面中线卷曲,形成沟状,称为抱雌沟,用以抱持雌虫,二者呈合抱状,裂体吸虫之名由此而来。雌虫长14~22毫米,呈线状,前细后粗。虫体表面光滑,无疣状圆凸物。一条雌虫每天产卵数依种类而异,曼氏血吸虫为100~500个,日本血吸虫产卵最多,达1000~3500个。成虫平均寿命4~5年,但个别成虫可存活47年以上。
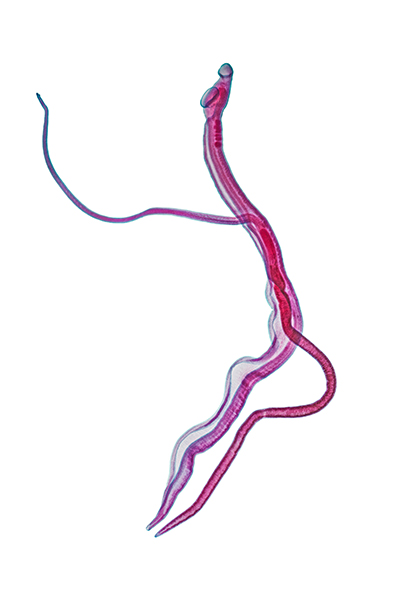
血吸虫属扁形动物门裂体科裂体属。寄生于人体的主要有日本血吸虫(Schistosoma japonicum)、埃及血吸虫(S.haematobium)和曼森氏血吸虫(S.mansoni)三种。此外,东南亚的湄公血吸虫(S.mekongi)、马来血吸虫(S.malayensis)和非洲中、西部的间插血吸虫(S.intercalatum)也能感染人体。血吸虫病流行于北纬34°到南纬34°之间热带、亚热带地区亚洲、非洲和拉丁美洲的广大农村。截至2018年,有78个国家和地区的共计2.908亿人需要对血吸虫病进行预防性治疗。这些地区的气候和自然环境适于本虫中间寄主螺类的繁殖,人与疫水接触机会亦多。中国只有日本血吸虫病(因本病首先在日本发现,病原虫的生活史也首先经日本学者详细研究而阐明,故得名),20世纪50年代以前曾流行于长江以南大部分产粮区,患者多达1000余万人。经大规模群众性防治,至70年代发病人数已降至250万。台湾省仅发现动物感染日本血吸虫。
临床表现
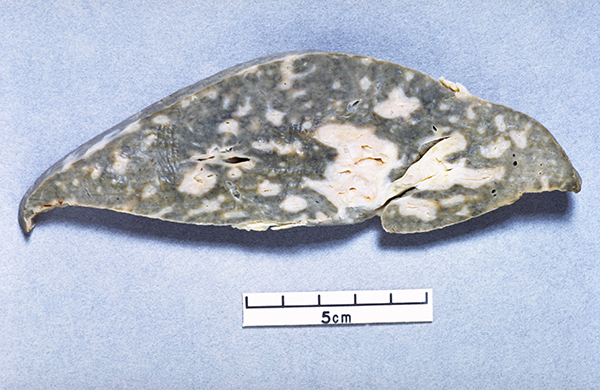
血吸虫病的潜伏期为35~42天。临床上可分为急性、慢性和晚期三期。急性血吸虫病常见于无免疫力的初次感染者或慢性患者再次感染大量尾蚴时,症状有发热、食欲减退、腹痛、腹泻,偶有恶心及呕吐。检查时肝脏肿大,轻度压痛。末梢血嗜酸性粒细胞明显增多。慢性血吸虫病患者占感染者的绝大多数,轻者无明显症状。其症状可有腹痛、腹泻,常为稀便,重者可有脓血便。肝脏特别是左叶肿大,质稍硬,压痛不明显,随着病情的进展,脾脏也渐肿大。由于反复感染或重度感染而发展成晚期血吸虫病,主要表现为肝硬化及门静脉高压症。代谢失调时可出现腹水。儿童患者常可并发侏儒症。
诊断
诊断依据患者在血吸虫病流行区有疫水接触史、典型临床症状和体征及皮试和血清免疫学试验如环卵沉淀试验(COPT)、间接血凝试验(IHA)及酶联免疫吸附试验(ELISA)的阳性。血清循环抗原(CAg)的检测对早期诊断具有重要价值。粪便孵化试验阳性或找到虫卵对确诊具有重要意义。直肠黏膜活检及肝脏B型超声检查对慢性或晚期血吸虫病的诊断具有一定价值。
治疗
吡喹酮疗法对本病有良好的疗效,不过在非洲已出现吡喹酮疗效降低的轻度耐药现象。青蒿素衍生物如青蒿琥酯,对20天以下血吸虫童虫有杀灭作用,因此可用于预防在疫区下水的人员如防洪抢险人员等感染血吸虫病。

发表回复