利用人工耳蜗以恢复和改善听力的手术。
20世纪50年代末至60年代初以来,国际上开始在临床上探索应用电刺激听神经或耳蜗的方法,来帮助重度及极重度耳聋患者恢复听觉,随着技术的成熟,人工耳蜗植入已成为帮助重度及极重度耳聋患者重获听力的一个有价值的方法。
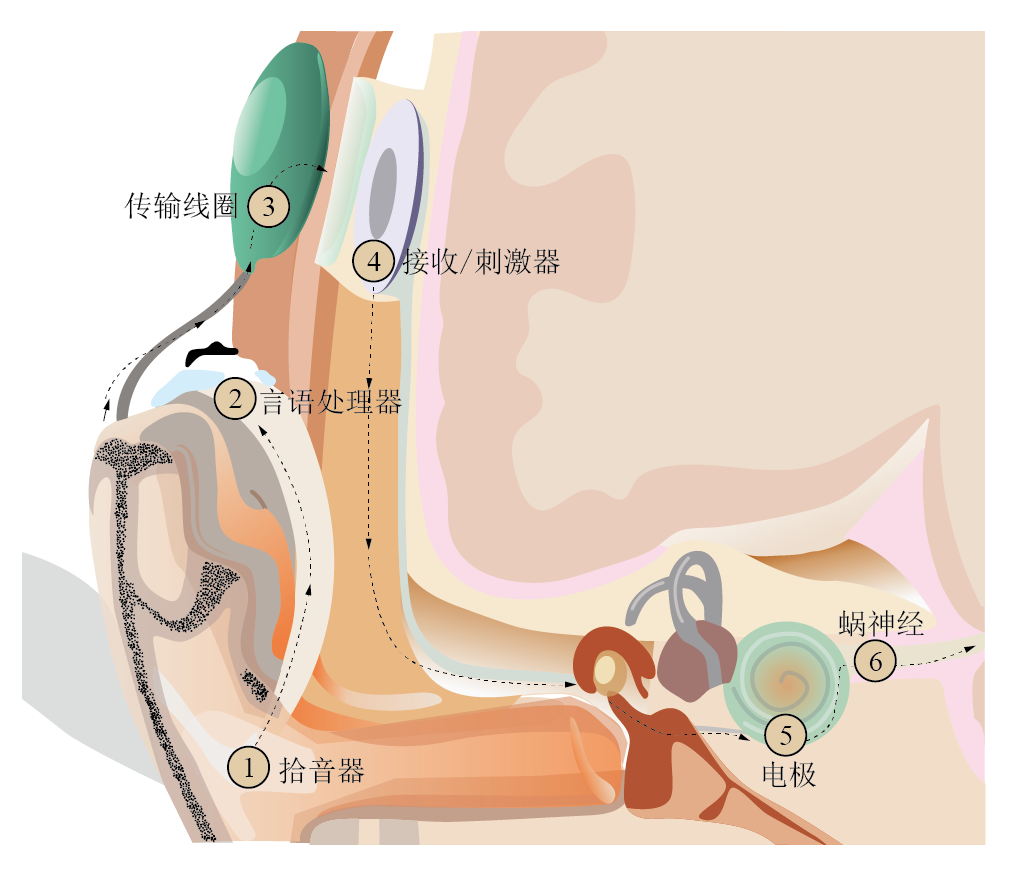
手术适应证根据《人工耳蜗植入工作指南(2013)》,人工耳蜗植入主要用于治疗双耳重度或极重度感音神经性聋。
①植入年龄通常为12个月~6岁的语前聋患者和各年龄段的语后聋患者。植入年龄越小效果越佳,尽管欧洲多个植入小组报道的最小植入年龄为3~4个月,中国指南建议的最小植入年龄仍为6个月。
②双耳重度或极重度感音神经性聋,依靠助听器不能进行正常听觉言语交流。
③无手术禁忌证。
④监护人和/或植入者本人对人工耳蜗植入有正确的认识和适当的认识和期望值。
⑤具备听觉言语康复教育的条件。
术前检查和评估
人工耳蜗植入候选病人在术前需接受全面而系统的检查,主要包括医疗常规检查、听力学检查、言语-语言能力评估、儿童心理、智力及学习能力评估、家庭和康复条件评估等。
①医疗常规检查。耳科病史包括详细的耳聋病史、病因学分析。耳科常规检查。影像学检查除了解中耳乳突气房发育情况外,重点了解耳蜗有无畸形、有无骨化及骨化的程度、听神经的完整性以及排除内耳道占位性病变。全身状况检查包括病人心、肺、肝、肾功能检查和术前常规化验检查。病人的健康状况应能耐受手术。
②听力学检查。旨在对病人双耳听功能状况做出全面评价,包括助听前后的听阈检测(包括声场测听、行为测听、纯音测听等)、听性诱发反应和言语测听以及必要的电诱发电位(如电刺激试验)。
③言语-语言能力评估。
④儿童心理、智力及学习能力评估。
⑤家庭和康复条件评估。
手术禁忌证:
①绝对禁忌证。内耳严重畸形,如Michel畸形、听神经缺如或中断、中耳乳突急性化脓性炎症。
②相对禁忌证。癫痫频繁发作不能控制,严重精神、智力、行为及心理障碍,无法配合听觉言语训练。
手术步骤
手术在全身麻醉下进行,多数采用面隐窝进路,耳后切口。
①切口,分为两层,表层为皮肤及皮下组织,深层为颞筋膜及肌骨膜瓣,错层切开对于植入体具有更好的保护作用。
②切除部分乳突气房,开放面神经隐窝,酌情使用面神经监测仪。
③磨制接收-刺激器移植床、电极导线槽,放置接收-刺激器。
④植入刺激电极。根据耳蜗品牌及型号不同,多选择圆窗植入、扩大圆窗植入及圆窗前下植入,部分人工耳蜗包含参考电极,需置于颞肌下的颅骨表面。
⑤关闭术腔。
⑥植入电极后进行电极阻抗测试和神经反应遥测(NRT)。
术后康复
人工耳蜗植入术后,言语处理器需要进行调试编程,以保证人工耳蜗言语处理系统达到与患者患耳相适应的最佳工作状态。通常人工耳蜗植入手术后1~5周进行开机,这时人工耳蜗的体内部分特别是电极部分较为稳定。通常开机后1个月、3个月、6个月、12个月要分别进行调试。因不同人工耳蜗装置的设计原理不同,其使用的调机硬件、软件不同,调机方法、调机过程和调机参数也不同。调机是通过电脑及专门的设备,由专业人员调节每一个人工耳蜗装置中的参数使之为病人提供最舒适、最有效的刺激并让病人舒适地听到各种声音的过程。除非专业人员通过调机在一系列参数中设定适合的值,否则言语处理器是不工作的。开机后,大多数病人对外界的声音都会有一个逐步适应的过程,经过一段时间的心理和生理变化、发展,才能稳定下来。
截至2016年,全世界已有60万余人接受了人工耳蜗植入,术后绝大部分患者都重回有声世界。随着人工耳蜗产品质量和性能的持续改善以及微创植入外科理念及技术的发展,人工耳蜗体积越来越小、电极柔软度提升、编码策略进一步改善,并针对低频残余听力较好的个体研发了声电联合刺激人工耳蜗,人工植入效果越来越好,手术并发症逐渐减少,适应证范围逐渐扩大。一些特殊类型的耳聋患者人工耳蜗植入疗效和安全性也得到了证实,如术前完全没有残余听力患者的人工耳蜗植入;内耳畸形和耳蜗骨化病例的人工耳蜗植入;合并慢性中耳炎患者的人工耳蜗植入;小龄耳聋患者的人工耳蜗植入;单侧耳聋患者的人工耳蜗植入;高龄耳聋患者的人工耳蜗植入;双侧人工耳蜗植入等。另外,人工耳蜗植入术后康复条件也得到明显改善,康复效果明显提高。未来的人工耳蜗研究方向包括:更好地理解电极位置、数量和自然声音解码策略间的关系;更微量的电源消耗;个性化定制耳蜗;更微创的电极设计。