一类发生在全身健康的年轻人,进展快速,有家族聚集性的牙周炎。在临床表现和实验室检查(包括化验和微生物学检查)方面均与慢性牙周炎有明显区别的,相对少见。
一、病因
侵袭性牙周炎的病因尚未完全明了。截至2022年,人们认为某些特定微生物的感染,以及机体防御能力的缺陷是引起侵袭性牙周炎的两方面主要因素。
1.微生物
北美学者的研究表明,伴放线聚集杆菌是局限型侵袭性牙周炎的主要致病菌,而中国和日本学者在侵袭性牙周炎患者的菌斑中发现该菌的检出率较低,主要分离出牙龈卟啉单胞菌、侵蚀艾肯菌、中间普氏菌、具核梭杆菌等。这可能是由于重症患者的深牙周袋改变了微生态环境,使一些严格厌氧菌成为优势菌,而伴放线聚集杆菌不再占主导;也可能确实存在种族和地区的差异。广泛型侵袭性牙周炎的龈下菌群主要为牙龈卟啉单胞菌、福赛坦氏菌、侵蚀艾肯菌等。
2.全身易感因素
白细胞功能缺陷可能是本病患者的重要危险因素。患者周围血的中性粒细胞和/或单核细胞的趋化功能降低,有的学者报告吞噬功能也有障碍,这种缺陷带有家族性,患者的同胞中有的也可患侵袭性牙周炎,或虽未患牙周炎,却也有白细胞功能缺陷。
本病常有家族聚集现象,也有种族易感性的差异,如有学者报告7266名15~19岁的英国学生中,局限性青少年牙周炎(LJP)的患病率为0.1%,其中白种人0.02%,非洲裔人0.8%,亚裔人0.2%,黑人中患局限性青少年牙周炎的概率远高于白人和亚洲人。本病也可能与遗传的易感基因有关,如FcγRⅡ基因多态性、维生素D受体基因多态性等可能为本病的易感因素。
3.牙骨质发育异常
牙骨质发育不良,甚至无牙骨质,牙骨质的继续形成受到抑制,妨碍了牙周膜纤维附着于牙体。中国研究发现侵袭性牙周炎患者发生单根牙牙根形态异常的概率高于牙周健康者和慢性牙周炎患者,有牙根形态异常的牙,其牙槽骨吸收重于无形态异常者。
4.环境和行为因素
吸烟的量和时间是影响年轻人牙周破坏范围的重要因素之一。吸烟的广泛型侵袭性牙周炎患者比不吸烟的患牙数多、附着丧失量也多。吸烟对局限型患者的影响似较小。口腔卫生的好坏也对疾病有影响。
二、组织病理学改变
侵袭性牙周炎的组织学变化与慢性牙周炎无明显区别,均以慢性炎症为主。免疫组织化学研究发现,本病的牙龈结缔组织内也以浆细胞浸润为主,但其中产生免疫球蛋白A(IgA)的细胞少于慢性牙周炎者,游走到袋上皮内的中性粒细胞数目也较少,这两种现象可能是细菌易于入侵的原因之一。电子显微镜观察到在袋壁上皮、牙龈结缔组织甚至牙槽骨的表面可有细菌入侵,主要为革兰氏阴性菌及螺旋体。也有学者报告中性粒细胞和单核细胞对细菌的过度反应,密集的白细胞浸润以及过量的细胞因子和炎症介质表达,可能导致严重的牙周炎症和破坏。
三、临床特点
根据患牙的分布,侵袭性牙周炎可分为局限型和广泛型。局限型侵袭性牙周炎的特征是患牙局限于第一恒磨牙和上下切牙,多为左右对称。X线片可见第一磨牙的近远中均有垂直型骨吸收,形成典型的“弧形吸收”,在切牙区多为水平型骨吸收。广泛型的特征为“广泛的邻面附着丧失,侵犯第一磨牙和切牙以外的牙数在3颗以上”,也就是说,侵犯全口大多数牙。
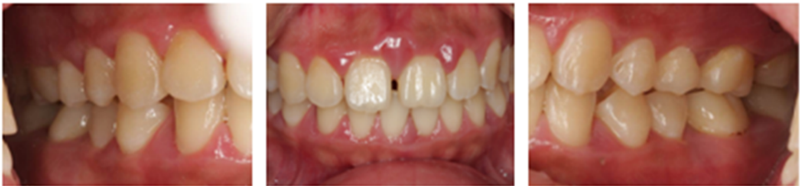
快速的牙周附着丧失和骨吸收是侵袭性牙周炎的主要特点。临床上常根据“严重的牙周破坏发生在较年轻的患者”来做出快速进展的判断。有人估计本型患者的牙周破坏速度比慢性牙周炎快3~4倍,在4~5年内牙周附着破坏可达50%~70%,患者常在20岁左右即须拔牙或牙自行脱落。
本病患者一般年龄较小,发病可始于青春期前后,因早期无明显症状,患者就诊时常已20岁甚至30岁左右。
口腔卫生情况
本病一个突出的表现是局限型患者的菌斑、牙石量很少,牙龈表面的炎症轻微,但却已有深牙周袋,牙周组织破坏程度与局部刺激物的量不成比例。牙龈表面虽然无明显炎症,实际上在深袋部位有龈下菌斑,而且袋壁也有炎症和探诊后出血。广泛型的菌斑牙石量因人而异,中国大多数患者有大量的菌斑和牙石,牙龈有明显的炎症,呈鲜红色,并可伴有龈缘区肉芽性增殖,易出血,可有溢脓,晚期还可以发生牙周脓肿。
全身情况
患者一般全身健康,无明显的系统性疾病,但部分患者具有嗜中性粒细胞和/或单核细胞的功能缺陷。多数患者对常规治疗如刮治和全身药物治疗有明显的疗效,但也有少数患者经任何治疗都效果不佳,病情迅速加重直至牙齿丧失。
四、诊断和鉴别诊断
局限型侵袭性牙周炎的特征是患牙局限于第一恒磨牙和上下切牙,多为左右对称,X线片可见第一磨牙的近远中均有垂直型骨吸收,形成典型的“弧形吸收”,年轻患者的菌斑、牙石等刺激物不多,炎症不明显,但可有少数牙松动、移位或邻面深袋。广泛型侵袭性牙周炎患者的年龄一般在35岁以下,全口大多数牙已发生重度牙周破坏,全身健康无系统性疾病。
本病应与局部或全身系统性疾病伴随的牙周病变相鉴别,例如:
①是否有严重的错,导致咬合创伤,加速了牙周炎的病程。
②是否曾接受过不正规的正畸治疗,或在正畸治疗前未认真治疗已存在的牙周病。
③有无食物嵌塞、邻面龋、牙髓及根尖周病、不良修复体等局部促进因素,加重了菌斑堆积,造成牙龈的炎症和快速的附着丧失。
④有无伴随的全身疾病,如未经控制的糖尿病、白细胞黏附缺陷、人类免疫缺陷病毒(HIV)感染等。
上述①~③的存在可以加速慢性牙周炎的牙槽骨吸收和附着丧失;如有④则应列入伴有全身疾病的牙周炎中,其治疗也不仅限于口腔科。如有条件检测患者周缘血的中性粒细胞和单核细胞的趋化及吞噬功能、血清免疫球蛋白G2(IgG2)水平,或进行微生物学检测,则有助于诊断。有时阳性家族史也有助于诊断本病。
五、治疗原则
本病发病早、进展快,常导致患者牙齿松动、早年失牙,因此特别强调早期预防、早期诊断、积极治疗、彻底消除感染。
1.早期治疗防止复发
本病常导致患者早年失牙,因此特别强调早期、彻底的治疗,主要是彻底消除感染。治疗原则基本同慢性牙周炎,洁治、刮治和根面平整等基础治疗是必不可少的,多数患者可获较好的疗效,治疗后病变转入静止期。但因为伴放线放线杆菌及其他细菌可入侵牙周组织,单靠机械刮治不易彻底消除入侵的细菌,有的患者还需用翻瓣手术清除组织内的微生物。本病治疗后较易复发,因此应加强定期的复查和必要的后续治疗。根据每位患者菌斑和炎症的控制情况,确定复查的间隔期。开始时约为每1~2个月1次,半年后若病情稳定,可逐渐延长。
2.抗菌药物的应用
全身服用抗生素作为洁治和刮治的辅助疗法。常用甲硝唑和羟氨苄青霉素(阿莫西林),二者合用效果优于单一用药。理想的情况下,应先检查龈下菌斑中的微生物,有针对性地选用药物。在治疗后1~3个月时再复查龈下微生物,以判断疗效。在根面平整后的深牙周袋内放置缓释的抗菌制剂如甲硝唑、二甲胺四环素、氯己定等也有良好疗效,可减少病变的复发。
3.调整机体防御功能
宿主对细菌感染的防御反应在侵袭性牙周炎的发生、发展方面起重要的作用,通过调节宿主的免疫和炎症反应过程有可能减轻或治疗牙周炎。例如,多西环素可抑制胶原酶,非甾体抗炎药可抑制花生四烯酸产生前列腺素,阻断和抑制骨吸收。有中国学者报告用六味地黄丸作为基础的固齿丸(膏),在牙周基础治疗后服用数月,可提高疗效和明显减少复发率。服药后,患者的白细胞趋化和吞噬功能以及免疫功能也有所改善。吸烟是牙周炎的危险因素,应劝患者戒烟。还应努力发现有无其他全身因素及宿主防御反应方面的缺陷。
4.综合治疗
在牙周炎症控制后有牙移位的患者,可用正畸方法将移位的牙复位排齐,但正畸过程中务必加强菌斑控制和牙周病情的监控,加力也宜轻缓。