受精卵种植在子宫腔以外着床发育的妊娠。
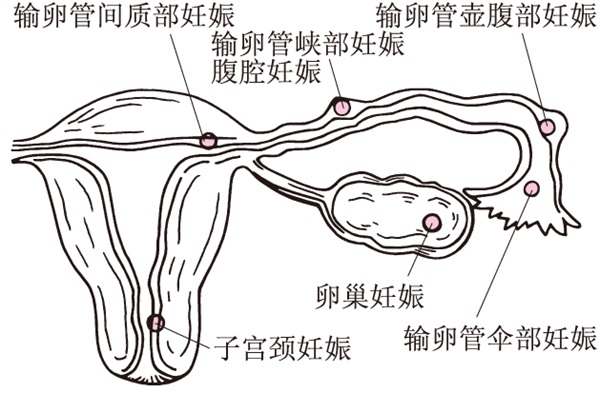
俗称宫外孕。但严格讲两者是有区别的,异位妊娠含义更广,只要妊娠发生在子宫上,不论部位如何,如间质部妊娠、宫颈妊娠、子宫残角妊娠等都不能称为宫外孕。而广义的异位妊娠除上述外,还应包括输卵管妊娠、卵巢妊娠、腹腔妊娠(见图)。异位妊娠是妇产科常见急腹症之一。发病急,病情重,一旦破裂可危及生命。其中以输卵管妊娠最常见,约占异位妊娠的90%。
病因
输卵管管腔或周围的炎症,尤以结核性输卵管炎最多见;其他凡是能引起输卵管管腔狭窄的因素,因输卵管通畅不佳,阻碍孕卵的正常运行,使之在输卵管的某部位停留和着床。亦偶有一侧卵巢排卵后,卵子被对侧输卵管摄入,因受精后移行时间过长,孕卵在此期间已发育,未及宫腔即已在对侧输卵管内着床发育,引起输卵管妊娠。
1.病理变化及结局
因输卵管管腔狭窄壁薄,又缺乏完整的蜕膜和黏膜下组织,孕卵着床后,绒毛侵蚀管壁肌层,破坏肌层微血管而引起出血。妊娠到达一定阶段后,将导致下列结果。
2.输卵管妊娠流产
多发生于输卵管壶腹部妊娠。当胚囊向管腔膨出时,由于其包膜组织脆弱,常在妊娠6~12周时破裂出血,孕卵经输卵管由伞端排入腹腔。若胚胎全部完整地剥离流入腹腔,便形成输卵管完全流产,出血量一般较少。若胚囊的剥离不完全,部分排出,部分绒毛仍然附着于输卵管管壁,则形成输卵管不完全流产。此时滋养细胞可在相当时间内仍保持活力,并继续侵蚀输卵管组织,引起反复出血。大量血液流入腹腔时,可引起失血性休克。如出血不多输卵管流产后的胚胎组织在腹腔内最后可被吸收。
3.输卵管妊娠破裂
孕卵在输卵管着床后,绒毛侵蚀肌层及浆膜,最后穿透管壁,形成输卵管妊娠破裂。孕卵由裂口排出,大量血液流入腹腔,严重时可引起失血性休克。因输卵管峡部管腔最窄,如妊娠,多在妊娠6周前后发生破裂。输卵管壶腹部因管腔较宽大妊娠破裂常发生在妊娠8~12周。输卵管间质部妊娠,由于此处管腔周围有较厚的子宫肌层包绕,当胎儿发育到3~4个月时才发生破裂。因此处血管丰富,一旦破裂,发生大量内出血,可危及生命。不论输卵管妊娠流产或破裂,若发病后未能及时治疗,孕卵已死亡,内出血逐渐停止,形成血肿包块,经过一段时间后血肿机化变硬,与周围组织粘连,称为陈旧性宫外孕,此时应注意与卵巢癌、盆腔结核等炎性包块相鉴别。
4.继发性腹腔妊娠
输卵管妊娠流产或破裂后,胚胎或胎儿已从穿孔处或伞端排出,但仍与原来着床处保持血液供应联系,以后胎盘组织渐渐从破损部位向外生长,附着在子宫、输卵管、阔韧带或周围肠管以及盆腔腹膜等处,胚胎或胎儿可继续生长发育,形成继发性腹腔妊娠。确诊后应剖腹取出胎儿。胎盘种植于肠管或盆腔器官,剥离时将引起大量出血,应根据情况慎重处理。如胎儿死亡,日久干尸化成为石胎。但亦偶有继发性腹腔妊娠可发展至足月妊娠后,剖腹娩出足月胎儿的报道。此时胎盘等若处理不当,亦可导致腹腔内大出血,危及产妇生命。
临床表现
输卵管妊娠的临床表现与病变的部位、有无输卵管妊娠流产或破裂,以及腹腔内出血量的多少等因素有关。在输卵管妊娠流产或破裂前,往往无典型症状。患者可有短期停经及轻微腹痛。若胚胎死亡,子宫蜕膜剥脱,可有少量不规则阴道出血。输卵管妊娠流产或破裂后,由于腹腔内出血,患者突然感到下腹剧烈疼痛,随着血液由下腹部流向全腹,疼痛可向全腹扩散。当病变部位反复出血时,腹痛可反复发作。由于腹腔内急性出血及剧烈腹痛,可出现晕厥或失血性休克。检查下腹有明显压痛及反跳痛,出血较多时叩诊有移动性浊音。盆腔检查发现,后穹隆饱满,有触痛,子宫颈有明显的举痛,子宫的一侧可触及囊性包块,触痛明显。
诊断及鉴别诊断
测定血及尿中的绒毛促性腺激素、采用B超及腹腔镜检查,均有助于早期诊断未流产或破裂的异位妊娠。输卵管妊娠流产或破裂后,根据典型的临床表现多可做出正确诊断。必要时经阴道后穹隆或腹壁做腹腔穿刺,可抽出暗红色不凝固血液。子宫内膜病理检查仅见蜕膜不见绒毛,均有助于诊断。输卵管妊娠应与宫内妊娠、流产、急性阑尾炎、黄体破裂、急性输卵管炎、卵巢囊肿蒂扭转等鉴别。
治疗
以手术为主。疑为输卵管间质部妊娠或子宫残角妊娠者,更应及早手术。大量出血并发休克的患者,应在积极纠正休克的同时进行手术抢救。手术方法一般采用输卵管开窗术或患侧输卵管切除术。